大腸カメラ検査とは
内視鏡を用いて、大腸の粘膜を直接観察していきます。大腸疾患の確定診断や治療に有効な検査です。
スコープ先端部分には、カメラが備えつけられています。特殊な波長の光を用いて、高度な画像処理を行うため、初期段階のがんを見つけやすいです。また、大腸カメラ検査中に一部組織を採り、病理検査でさらに詳しく調べることで確定診断につながります。
自覚症状がほとんど無い前がん病変の大腸ポリープは、検査中に切除できます。大腸がんへと進行する前に未然に防ぐことが可能です。また、出血している個所を止血処置することもできます。
当院では、高度な内視鏡システムを導入して精度の高い大腸カメラ検査を行っています。さらに、経験豊富な内視鏡診療を専門とした医師が、患者さんへの負担軽減のため鎮静剤を用いて丁寧且つ短時間で終わらせることを目標にしています。
大腸カメラの特徴について
FEATURE01
内視鏡診療を専門とした医師による内視鏡検査
当院の大腸カメラ検査は、高度な内視鏡システムを導入しています。さらに、経験豊富な内視鏡診療を専門とした医師が行っており、丁寧且つ短時間で終わらせることを目標にしています。また、がん化しやすい大腸ポリープを見つけた際は、その場で切除することが可能です。患者さんの身体への負担を少なくすることを心がけています。

FEATURE02
楽に受けられるようにきめ細かく配慮
大腸カメラ検査に伴う不快感を軽減させるために、鎮静剤を用います。眠っているような状態で身体に負担をかけずに受けていただけます。炭酸ガスを用いて、腸のヒダやシワを伸ばしていきます。検査後にお腹の張るような感じはほとんどありません。炭酸ガスは二酸化炭素となり、息を吐くときに体外に出ていきます。また、内視鏡スコープは、体勢を変えながら無送気軸保持短縮法を用いて、体内に入れていきます。
スコープの先端部分にはフードが付属されているため、細かい箇所まで観察できます。腸管圧迫の予防のために、スコープには受動湾曲機能が備えつけられています。丁寧且つ短時間で大腸カメラ検査を終わらせることができます。

FEATURE03
高度な内視鏡システム導入
当院の内視鏡システムは、狭帯域光観察(NBI)といわれるオリンパス独自の技術が搭載されています。特殊な波長の光を当てることにより、粘膜微細模様や毛細血管を細かく観察できます。また、画像拡大が可能であるため、毛細血管の増殖や粘膜表面の模様の変化を見つけやすく、がんの早期発見につながります。

FEATURE04
丁寧にしっかり観察
経験豊富な内視鏡診療を専門とした医師による丁寧な腸管内観察を行います。スコープを奥まで入れて、引き抜きながら大腸の状態を確認します。がん化しやすい大腸ポリープや初期段階のがんを見つけるためには、腸管のヒダをめくり、腸管内に残存している腸液などを吸引し、なるべく病変が見えない死角を減らすような工夫をしながら検査を行っております。
FEATURE05
院内下剤に対応
大腸カメラ検査は、腸を清潔にした状態で検査を受けていただく必要があります。検査当日の朝、ご自宅で下剤服用した後に来院をお願いしていますが、下剤服用が心配な方や服用後の移動が不安な方は、院内でも下剤服用をしていただけます。不安なことがありましたら、スタッフまでお気軽にご相談ください。

FEATURE06
炭酸ガス送気でお腹の張り軽減
体内への吸収が早い炭酸ガスを用いて、大腸カメラ検査を行います。従来の空気送気は、腸の中に空気がたまるため、検査後にお腹が張ったり、お腹の苦しさを患者さんが訴えていました。しかし、炭酸ガス送気の場合は、検査後にお腹の張るような感じはほとんどありません。

FEATURE07
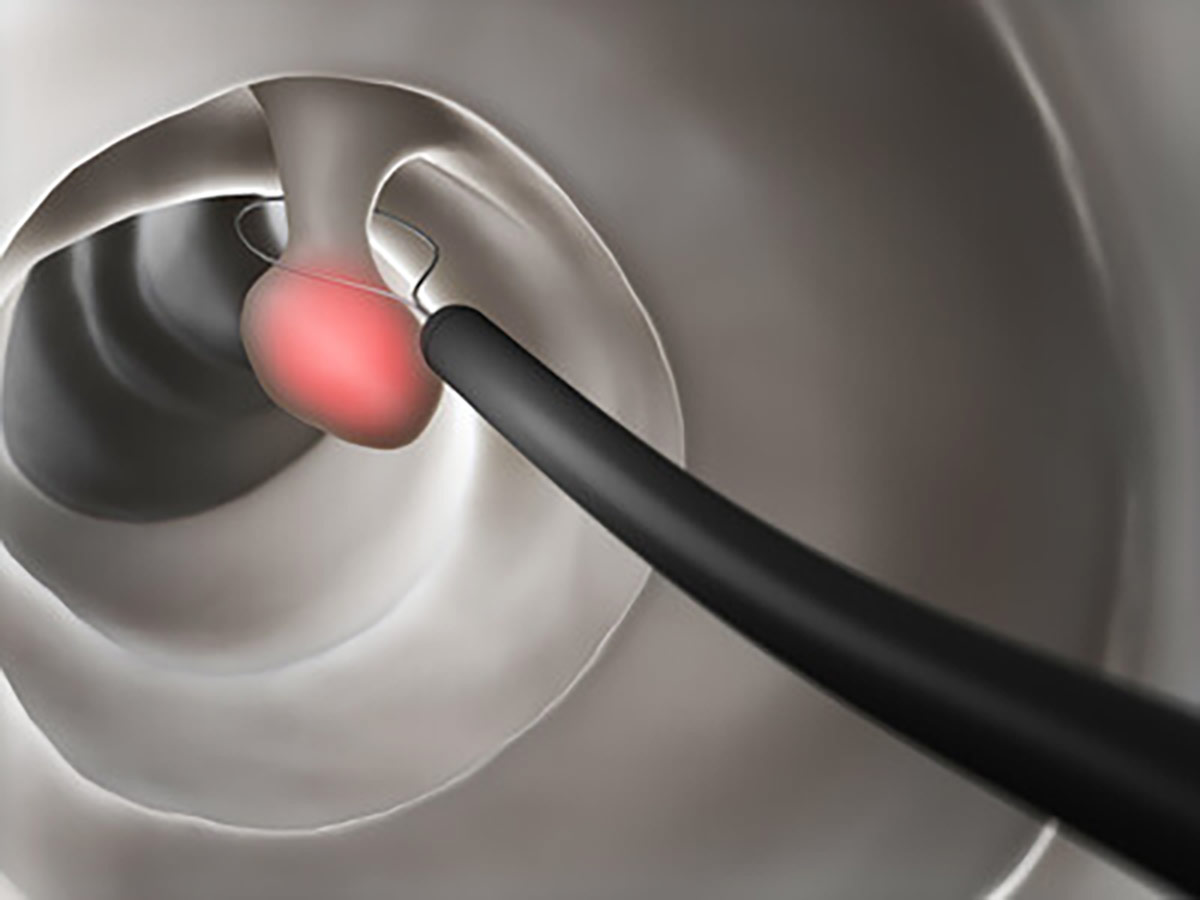
検査と同時にポリープ切除
大腸がんを予防するためには、がん化しやすい大腸ポリープを切除しておくことが大切です。検査中に大腸ポリープを見つけた際は、その場で切除することができます。平坦な箇所は、ポリープ下に生理食塩水を入れて、高周波で焼き切ります。盛り上がっている箇所は、コールドポリペクトミーを用いて切除することで術後の出血や穿孔を防げます。出血を生じている場合は止血クリップを用いますが、術後数日経過すると、自然に便として排出されます。当院では、大腸ポリープの日帰り手術を行っています。大きなポリープや数が多い場合は、入院による手術が必要なので、提携先の医療機関を紹介させていただきます。
FEATURE08
土日の大腸カメラ対応
ご多忙の方にも大腸カメラ検査を受けていただけるように、土日も内視鏡検査に対応しています。検査中に、がん化しやすい大腸ポリープを見つけた際は、その場で切除することができます。気になることがありましたら、お気軽にお問い合わせください。

FEATURE09
リカバリースペース完備
ストレッチャーに横になった状態で、鎮静剤を用いた大腸カメラ検査を行います。検査終了後は、ストレッチャーで寝たままリカバリースペースへ移動させていただきます。無理して起き上がらずに、しばらくそのままの体勢でお休みいただけます。リカバリースペースは、1人ずつカーテンで仕切りがあり、プライバシーに配慮しています。不安なことがありましたら、スタッフまでお声かけください。

FEATURE10
胃カメラ・大腸カメラの同日検査
同じ日に検査を受けられると、検査前日や当日の食事制限が1回で済みます。同日検査は、ご多忙の方にも予定を調整していただけやすいです。 40歳以降の方で、胃・大腸カメラ検査を希望されていましたら、当院までお問い合わせください。
FEATURE11
感染症予防のため、徹底した洗浄と消毒を行っています
当院では、内視鏡学会の基準をもとに感染症予防を行っています。大腸カメラ検査に用いる器具は、入念に洗浄と消毒をしています。また、使い捨て可能なディスポーザブル製品を活用するなど衛生面に配慮しています。スタッフ一同、感染症を拡大させないように取り組んでいます。

FEATURE12
早朝の大腸カメラ検査を行っています
通常の大腸カメラ検査は、事前の下剤から検査まで昼から夕方にかけて行うので、1日検査以外の予定を入れられずに仕事や家事、育児などで検査のための時間を作ることが難しい方も多くいらっしゃいました。そこで、当院では午前中に検査が終わる早朝の大腸カメラ検査を実施しています。 午後は、予定を入れられるので、仕事や家事、育児で忙しい方にお勧めです。

大腸カメラ検査で確認できる疾患
痔や潰瘍性大腸炎、クローン病、大腸がんを発症すると下痢や便秘、血便を生じやすいです。大腸疾患を早期発見するためには、大腸カメラ検査が有効といわれています。我が国では、大腸がんの罹患者数や死亡者数が年々増加しています。しかし、大腸がんは早期発見できれば完治が見込める疾患です。自覚症状のほとんどない初期段階の大腸がんを見つけるのは大腸カメラ検査がもっとも有効です。大腸の粘膜に病変がないかを観察して、気になる箇所がある場合は一部組織を採取して、病理検査を行うことにより、確定診断と治療につながります。また、検査中にがん化しやすい大腸ポリープを見つけた際は、その場で切除可能です。
大腸カメラ検査を受けるタイミング
初期段階の大腸がんを見つけるには大腸カメラ検査がもっとも有効です。検査中に前がん病変の大腸ポリープを見つけた際は、その場で切除することで大腸がんの予防につながります。
40歳以降の方は大腸ポリープなどの大腸疾患を発症するリスクが上昇するため、特に症状が無くても大腸カメラ検査を受けられることをお勧めします。
当院では、高度な内視鏡システムを導入しており、経験豊富な内視鏡診療を専門とした医師が大腸カメラ検査を行っています。不安なことがありましたら、お気軽にご相談ください。
大腸カメラ検査の手順
01
事前の診察と
検査予約
大腸カメラ検査は、前日からの食事制限や下剤服用が必要となります。検査を受ける場合は、基本的に事前診察を行ったうえで、前日の食事制限や下剤服用の流れ、検査内容について詳しく説明をさせていただいております。その後、検査の予約と感染症を確認するための血液検査を受けて頂きます。

普段、お薬を飲まれている方は、検査前日や当日の服用を医師が確認いたします。
※血液をサラサラにする作用がある抗凝固剤を服用されている場合、必ず事前診察の際に医師に伝えてください。大腸カメラ検査の際に、大腸ポリープ切除や組織の採取を行うことがあります。検査日に抗凝固剤を服用されていると、処置の際に血が止まらなくなる恐れがあります。
02
検査前日
種や繊維を多く含んだ食べ物は、消化しにくいため、検査前日の午前から摂らないようにしましょう。検査前日の夕食は、おかゆやうどんなど消化の良い食事で、普段の半分程度の食事量を心がけ、21時以降は固形物を摂らないように気をつけましょう。ただし、水やお茶、スポーツドリンクであれば飲んでいただいてかまいません。
お渡ししている下剤を服用して、早めに就寝しましょう。
03
検査当日の朝
検査当日は、腸内を清潔にするために、検査の4時間前から数回に分けて下剤2リットルを服用します。下剤の服用に不安がある方は、院内の下剤服用も対応しております。事前診察の際にご相談ください。
腸がきれいになったら、検査のため予約時間までに受付までお越しください。
04
大腸カメラ検査
検査着に着替えたら、ストレッチャーに横になり左側臥位の体勢をとります。
鎮静剤を注射したら、ウトウト眠っているような感覚になります。

肛門に医療用ゼリーを塗り、内視鏡スコープを挿入して検査を行います。
検査時間は10〜20分程度です。検査中に大腸ポリープを取り除く場合は、ポリープの数や大きさによって時間がかかる可能性があります。
※鎮静剤を用いた検査を行った場合は、当日車や自転車の運転ができませんので、予めご了承ください。
05
検査後
検査が終わった後は、ストレッチャーで横になったままの体勢でリカバリースペースに移動し、しっかり目が覚めるまで30分程度休みます。
鎮静剤を使用しなかった場合は、検査後すぐに検査結果をご説明させていただきます。
06
医師から
検査結果の説明
検査当日に大腸カメラ検査の結果をお伝えします。なお、ポリープ切除や組織採取、追加検査がある場合は結果が出るまで2週間程度かかります。検査結果が出た頃に、ご来院いただき、結果をご説明いたします。

07
ご帰宅
検査終了し目覚めたら、飲食が可能となります。前日からの食事制限があるので、低血糖を起こしやすい状態です。おにぎりや甘い飲み物など糖質を含んだもの摂取すると低血糖を防ぐことができます。
検査当日は、飲酒や激しい運動は控えてください。大腸ポリープを切除した方は、ゼリーや豆腐、プリンなど半固形で消化しやすいものを食べるようにしてください。検査の翌日に腹痛や出血が起こらなければ、消化の良いうどんやおかゆなどの食事から始めてください。大腸ポリープ切除後、1週間程度は激しい運動や飲酒、排便時の強いいきみ、長時間の移動を伴う旅行や出張などは控えてください。
大腸カメラ検査の費用
| 内容 | 健康保険1割負担 | 健康保険3割負担 |
|---|---|---|
| 初診(感染症採血含む) | 約1,400円前後 | 約4,000円前後 |
| 大腸内視鏡検査のみ | 約2,500円前後 | 約7,500円前後 |
| 大腸内視鏡検査+ 組織検査 |
約3,000~5,000円 | 約10,000~22,000円※1 |
| 大腸内視鏡検査+ ポリープ切除 |
約7,000~12,000円 | 約20,000~36,000円※2 |
使用する薬剤の種類や点滴の有無などにより、費用は増減します。
※1病理組織検査は大腸や小腸の組織を一部採取し、がん細胞が含まれていないか、また炎症の程度などを顕微鏡で詳細に調べるものです。
※2大腸内視鏡検査時に大腸ポリープの切除を行った場合、病理組織検査を行います。この検査で、がん細胞が含まれていないか、またポリープが完全に取りきれているかを、顕微鏡で詳細に調べます。

理事長 望月 暁
所属学会・資格
- 医学博士(研究テーマ:消化器内視鏡治療)
- 日本消化器内視鏡学会関東支部評議員
- 日本消化器内視鏡学会専門医・指導医
- 日本消化器病学会専門医
- 日本内科学会認定医
- Digestive Endoscopy reviewer
